 Het Elisabeth-TweeSteden Ziekenhuis is samen met GGZ Eindhoven en GGZ Delfland genomineerd voor de Paludanus Prijs 2015 van Univé Zorg. De Meer informatie over de Paludanus Prijs wordt dit jaar voor de 17e keer uitgereikt aan een project dat een tastbare bijdrage levert aan kwaliteitsverbetering in de zorg. Op 18 april is de prijsuitreiking van deze prestigieuze prijs van 15.000 euro.
Het Elisabeth-TweeSteden Ziekenhuis is samen met GGZ Eindhoven en GGZ Delfland genomineerd voor de Paludanus Prijs 2015 van Univé Zorg. De Meer informatie over de Paludanus Prijs wordt dit jaar voor de 17e keer uitgereikt aan een project dat een tastbare bijdrage levert aan kwaliteitsverbetering in de zorg. Op 18 april is de prijsuitreiking van deze prestigieuze prijs van 15.000 euro.
Elisabeth-TweeSteden Ziekenhuis – project 'Samen Kiezen'
Dit project heeft als doel om Shared Decision Making (SDM) in de praktijk ziekenhuis-breed te implementeren met ondersteuning van een drietal keuzehulpen. Passend bij de cultuur van het ziekenhuis wil zij graag samen met de medische staf dit proces regisseren.
De focus van dit SDM-project ligt op de nadrukkelijke wens om kankerpatiënten, in samenspraak met hun behandelende specialisten, een voor hen goed passende keuze te laten maken uit de voor hun beschikbare gelijkwaardige behandelopties. Daarvoor is voor zowel prostaatkanker als borstkanker een keuzehulp ontwikkeld: een online tool die ervoor zorgt dat de patiënt beter wordt geïnformeerd en meer begrip krijgt voor zijn ziekte.
Het ETZ loopt met deze ontwikkelingen landelijk voorop. In het voorjaar van 2016 volgt een grootschalig symposium over het project.
Hoe werkt de Keuzehulp in de praktijk?
De keuzehulpen bestaan uit drie onderdelen: een receptbrief, een online keuzehulp en een samenvatting.
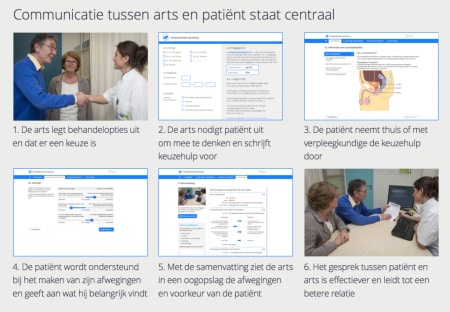
Zo begrijpt de patiënt na het gebruik van de keuzehulp beter wat de gevolgen zijn van de behandeling. Het behandeltraject wordt hierdoor meer gepersonaliseerd. Patiënten en behandelaars ervaren deze keuzehulpen als een meerwaarde in het behandelingstraject.
18 april uitreiking Paludanus Prijs
Van de drie genomineerde projecten wordt een professionele film gemaakt. Deze kunnen de genomineerden gebruiken om hun project onder de aandacht te brengen bij het publiek. De winnaar ontvangt een geldbedrag van €15.000. De jury maakt op 18 april de winnaar bekend tijdens een feestelijke bijeenkomst in Vianen.
Keuzehulp uitproberen?
Bent u zelf enthousiast geworden om aan de slag te gaan met een van onze keuzehulpen in uw dagelijkse praktijk? Bekijk dan hier de mogelijkheden.
Gerelateerde artikelen
 Van 8 tot en met 10 januari werd door de Society for Medical Decision Making (SMDM) de “2nd Asia-Pacific Conference" georganiseerd in Hong Kong. Dr. Paul Kil, uroloog bij het St. Elisabeth Ziekenhuis in Tilburg heeft in Hong Kong de keuzehulp voor gelokaliseerd prostaatkanker gepresenteerd.
Van 8 tot en met 10 januari werd door de Society for Medical Decision Making (SMDM) de “2nd Asia-Pacific Conference" georganiseerd in Hong Kong. Dr. Paul Kil, uroloog bij het St. Elisabeth Ziekenhuis in Tilburg heeft in Hong Kong de keuzehulp voor gelokaliseerd prostaatkanker gepresenteerd.
"De presentatie ging in op de invloed van arts bij behandeling van vroegstadium prostaatkanker en het belang van gezamenlijke besluitvorming (Shared Decision Making) tussen arts en patiënt. De keuzehulp is daarvoor een hulpmiddel bij uitstek." aldus dr. Kil.
Waarom een keuzehulp voor prostaatkanker?
Voor prostaatkanker in een vroeg stadium zijn meestal meerdere gelijkwaardige behandelingen mogelijk: operatie, bestralen of afwachten met de behandeling. Het is voor patiënten moeilijk kiezen tussen deze behandelopties. Welke behandeling het beste is, hangt namelijk vaak af van de bijwerkingen van deze keuze. In deze keuzehulp worden patiënten ondersteund bij het benoemen wat zij belangrijk vinden, zodat hier rekening mee gehouden kan worden bij de behandelkeuze.
Eerste resultaten onderzoek
De implementatie van de keuzehulp is in onderzoeksverband bestudeerd, daarbij zijn 18 ziekenhuizen in Nederland betrokken. Uit de eerste resultaten van het onderzoek blijkt dat 74% van de patiënten (n=175) een initiële voorkeur had. Tweederde van deze patiënten bleef na het doorlopen van de keuzehulp bij deze keuze, en bij een derde van de patiënten veranderde de voorkeur. Daarnaast blijkt dat 50% van de patiënten die initieel geen behandelvoorkeur hadden, na het doorlopen van de keuzehulp wél een behandelvoorkeur konden aangeven (23 van de 46).
Daarnaast heeft 84% van de urologen (n=20) aangegeven dat ze toegevoegde waarde zien in het gebruik van de keuzehulp en deze graag structureel te willen blijven gebruiken. Ook geeft 80% van de urologen aan dat het gebruik van de keuzehulp hen geen extra tijd kost.
Hoe werkt het in de praktijk?
De behandelend arts reikt de patiënt een receptbrief met een inlogcode uit om zelf op een rustig moment de keuzehulp in te vullen. Aan de hand van stellingen kan de patiënt zelf aangeven wat persoonlijk belangrijke overwegingen zijn om wel of niet voor een bepaalde behandeling te kiezen. In het ziekenhuis bespreekt de behandelend arts de resultaten vervolgens met de patiënt. Daardoor ontstaat een gelijkwaardige relatie tussen beiden. Uiteindelijk wordt een gezamenlijk besluit genomen over de verdere behandeling, een besluit waar de patiënt dan ook zelf achter staat.
Keuzehulp uitproberen?
ZorgKeuzeLab heeft al meerdere keuzehulpen ontwikkeld, o.a. voor vroegstadium borstkanker. Bent u een uroloog, oncologisch chirurg of verpleegkundige en wilt u de Prostaatkanker keuzehulp of Borstkanker keuzehulp uitproberen in uw dagelijkse praktijk? Bekijk dan hier de mogelijkheden.
Gerelateerde artikelen
 Veel vrouwen met vroegstadium borstkanker kunnen kiezen uit een borstsparende behandeling of een volledige borstverwijdering. De mammachirurg beoordeelt of deze opties technisch haalbaar zijn. In tegenstelling tot recente berichtgeving in de media geven beide behandelingen dezelfde kans op overleving. Welke behandeling vervolgens het beste is, hangt vooral af van de voorkeur van de patiënt.
Veel vrouwen met vroegstadium borstkanker kunnen kiezen uit een borstsparende behandeling of een volledige borstverwijdering. De mammachirurg beoordeelt of deze opties technisch haalbaar zijn. In tegenstelling tot recente berichtgeving in de media geven beide behandelingen dezelfde kans op overleving. Welke behandeling vervolgens het beste is, hangt vooral af van de voorkeur van de patiënt.
Patiënten hebben behoefte aan eerlijke, transparante informatie over behandelopties. Daarom heeft het ZorgKeuzeLab in nauwe samenwerking met het Maastricht UMC+ in april 2015 de borstkanker keuzehulp gelanceerd. De keuzehulp is bedoeld voor vrouwen met vroegstadium borstkanker die de keuze hebben tussen een borstsparende behandeling of een volledige borstverwijdering met of zonder reconstructie. Al deze keuzes stellen de patiënt voor een dilemma. Er is namelijk geen goede of foute keuze, iedere behandeloptie heeft zijn eigen voor- en nadelen. Wat de ene patiënt belangrijk vindt hoeft niet vanzelfsprekend zwaarwegend te zijn voor de ander.
De keuzehulp biedt uitkomst door op een overzichtelijke en duidelijke manier persoonlijke ondersteuning te bieden. Dat werkt als volgt: de patiënte krijgt een inlogcode om thuis op haar gemak de keuzehulp in te vullen. Aan de hand van stellingen kan zij zelf aangeven wat voor haar persoonlijk belangrijke overwegingen zijn om wel of niet voor een bepaalde behandeling te kiezen. Bij het invullen beoordeelt de patiënt een aantal stellingen zoals: “Ik wil een deel van mijn borst behouden" en “Ik vind bijwerkingen van bestraling acceptabel, als ik daardoor een deel van mijn borst kan behouden". In het ziekenhuis bespreekt de behandelend arts de resultaten vervolgens met de patiënt. Uiteindelijk wordt een gezamenlijk besluit genomen over de verdere behandeling, een besluit waar de patiënt dan ook zelf achter staat.
De borstkanker keuzehulp uitproberen?
Voor patiënten
Bent u een patiënt met vroegstadium borstkanker en wilt u gebruik maken van de borstkanker keuzehulp? Maak dan hier een inlogcode aan.
Voor chirurgen, internist-oncologen en verpleegkundigen
Bent u chirurg, internist-oncoloog of verpleegkundige en wilt u de borstkanker keuzehulp kosteloos uitproberen in uw dagelijkse praktijk? Lees hier over de mogelijkheden en neem contact op met Regina The via regina@zorgkeuzelab.nl of 06 2422 0053.
Gerelateerde artikelen
Bij veel patiënten is onrust ontstaan naar aanleiding van berichtgeving in de media over het onderzoek van Sabine Siesling van het Integraal Kankercentrum Nederland (IKNL) op basis van gegevens van de Nederlandse Kanker Registratie. Medisch specialisten van onder meer Maastricht UMC+ vinden dat de conclusie van de onderzoekers voorbarig is.
Type behandeling en uitkomst hangt namelijk samen met vele factoren:
Op de website van Borstkankervereniging Nederland vindt u een uitgebreidere toelichting en het antwoord op veelgestelde vragen over dit onderwerp.
Gerelateerde artikelen: